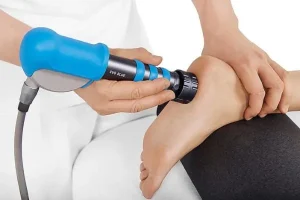
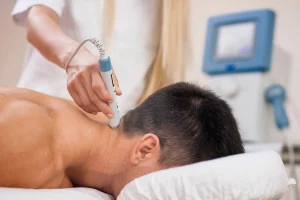
زخم پای دیابتیک یک زخم باز است که تقریباً در 15 درصد از بیماران دیابتی ایجاد می شود و معمولاً در پایین پا قرار دارد. از بین افرادی که دچار زخم پا می شوند، شش درصد به دلیل عفونت یا سایر عوارض مرتبط با زخم در بیمارستان بستری خواهند شد.
دیابت علت اصلی قطع عضو غیرتروماتیک اندام تحتانی است و تقریباً 14 تا 24 درصد از بیماران مبتلا به دیابت که دچار زخم پا می شوند، قطع عضو می شوند. اما تحقیقات نشان داده است که ایجاد زخم پا قابل پیشگیری است.
زخم پای دیابتیک چگونه ایجاد می شود؟
زخم ها به دلیل ترکیبی از عوامل مانند عدم احساس در پا، گردش خون ضعیف، بدشکلی پا، سوزش (مانند اصطکاک یا فشار) و ضربه و همچنین طول مدت دیابت ایجاد می شوند. بیمارانی که سال ها دیابت دارند ممکن است دچار نوروپاتی شوند، یعنی کاهش یا عدم توانایی کامل در احساس درد در پاها به دلیل آسیب عصبی ناشی از افزایش سطح گلوکز خون در طول زمان. آسیب عصبی اغلب می تواند بدون درد رخ دهد و حتی ممکن است فرد از مشکل آگاه نباشد. پزشک متخصص اطفال شما می تواند پاها را برای نوروپاتی با ابزاری ساده و بدون درد به نام مونوفیلامنت آزمایش کند.
بیماری عروقی می تواند زخم پا را پیچیده کند، توانایی بدن برای بهبودی را کاهش دهد و خطر عفونت را افزایش دهد. افزایش گلوکز خون می تواند توانایی بدن برای مقابله با عفونت احتمالی را کاهش دهد و همچنین روند بهبودی را به تاخیر بیندازد.

زخم پا در بیماران دیابتی به چند دلیل باید درمان شود:
- برای کاهش خطر عفونت و قطع عضو
- برای بهبود عملکرد و کیفیت زندگی
- برای کاهش هزینه های مراقبت های بهداشتی
زخم پای دیابتی چگونه باید درمان شود؟
هدف اولیه در درمان زخم پا، دستیابی به بهبودی در اسرع وقت است. هر چه زخم سریعتر بهبود یابد، احتمال عفونت کمتر است.
چندین عامل کلیدی در درمان مناسب زخم پای دیابتی وجود دارد:
- پیشگیری از عفونت
- برداشتن فشار از ناحیه
- برداشتن پوست و بافت مرده
- استفاده از دارو یا پانسمان بر روی زخم
- مدیریت قند خون و سایر مشکلات سلامتی
همه زخم ها عفونی نیستند. با این حال، اگر پزشک شما عفونت را تشخیص دهد، یک برنامه درمانی شامل آنتی بیوتیک، مراقبت از زخم و احتمالاً بستری شدن در بیمارستان ضروری است.
پیشگیری از عفونت
چندین عامل مهم برای جلوگیری از عفونی شدن زخم وجود دارد:
- سطح گلوکز خون را تحت کنترل شدید نگه دارید
- زخم را تمیز و بانداژ نگه دارید
- زخم را هر روز با استفاده از پانسمان یا باند زخم تمیز کنید
- پابرهنه راه نروید
استفاده از دارو و پانسمان در زخم پای دیابتیک
مدیریت مناسب زخم شامل استفاده از پانسمان و داروهای موضعی است. این محصولات از نرمال سالین تا محصولات پیشرفته، مانند فاکتورهای رشد، پانسمان زخم و جایگزین های پوستی که در بهبود زخم پا بسیار موثر هستند، متغیر است.
برای بهبود زخم باید گردش خون کافی در ناحیه زخم وجود داشته باشد. متخصص پا ممکن است آزمایش ارزیابی مانند مطالعات غیرتهاجمی را تجویز کند و یا با جراح عروق مشورت کند.
مدیریت گلوکز خون
کنترل دقیق قند خون در درمان زخم پای دیابتی از اهمیت بالایی برخوردار است. همکاری نزدیک با پزشک یا متخصص غدد برای انجام این کار، بهبودی را بهبود می بخشد و خطر عوارض را کاهش می دهد.
فیزیوتراپی پس از قطع عضو
در صورت نیاز به قطع عضو فیزیوتراپی و تمریناتی که متخصص فیزیوتراپیست در نظر می گیرد نقش مهمی در افزایش توانمندی های بیماران دارد.
کلمات مرتبط :
زخم پای دیابتیک – فیزیوتراپی پس از قطع عضو – درمان زخم پای دیابتی – بهترین کلینیک فیزیوتراپی اصفهان