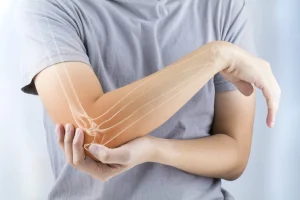
دررفتگی آرنج یکی از آسیبهای شایع اسکلتی-عضلانی است که در اثر فشار یا ضربه شدید به مفصل آرنج رخ میدهد. این وضعیت اغلب دردناک و ناتوانکننده است و معمولاً نیاز به مراقبتهای فوری پزشکی دارد. آرنج، یکی از پیچیدهترین مفاصل بدن، اتصالدهنده استخوانهای بازو و ساعد است. وقتی یکی از این استخوانها از جای خود خارج شود، به آن دررفتگی گفته میشود. دررفتگی آرنج میتواند جزئی یا کامل باشد، و در هر دو حالت، ممکن است عملکرد عادی مفصل دچار اختلال شود. فیزیوتراپی تخصصی دست پس از دررفتگی آرنج برای کمک به روند بهبودی ضروری خواهد بود.
این آسیب اغلب در اثر سقوط روی دست باز، تصادفات رانندگی یا در حین ورزشهای پرفشار اتفاق میافتد. آگاهی از علائم، علل، روشهای درمان و پیشگیری، میتواند کمک کند تا با این آسیب بهتر مقابله کرده و از بروز عوارض جدی جلوگیری شود.
دررفتگی آرنج زمانی رخ میدهد که استخوانهای مفصل آرنج—یعنی استخوان بازو (هومروس)، استخوان ساعد (رادیوس و اولنا)—از جای اصلی خود خارج میشوند. این اتفاق میتواند بهصورت کامل یا جزئی رخ دهد. دررفتگی کامل یعنی استخوانها بهطور کامل از مفصل جدا شدهاند، در حالی که در دررفتگی جزئی یا “سابلوکیشن”، استخوانها هنوز تا حدودی در تماس هستند اما از محل درست خود منحرف شدهاند.
مفصل آرنج، مفصلی لولایی است که امکان خم و راست کردن ساعد را فراهم میکند. این مفصل همچنین اجازه میدهد که ساعد بچرخد (مانند حرکت چرخاندن دستگیره در). بافتهای نرم اطراف مفصل از جمله رباط ها، کپسول مفصلی و عضلات، در حفظ پایداری آرنج نقش دارند.
آیا دررفتگی آرنج جدی است؟ بله، چون ممکن است همراه با آسیب به رباطها، اعصاب یا عروق خونی باشد. اگر به موقع و به درستی درمان نشود، ممکن است باعث سفتی دائمی، بیحسی یا ضعف در بازو شود. به همین دلیل، شناخت علائم و مراجعه سریع به پزشک اهمیت زیادی دارد.
علائم دررفتگی آرنج
علائم بسته به شدت آسیب و اینکه دررفتگی کامل یا ناقص است، متفاوت خواهد بود. با این حال، یکسری نشانههای مشترک در اکثر موارد وجود دارد که میتواند هشداردهنده باشد.
- درد شدید و ناگهانی: یکی از اولین و برجستهترین علائم است که معمولاً بلافاصله بعد از آسیب ایجاد میشود.
- تورم سریع در ناحیه مفصل: در نتیجه تجمع مایعات و خون در محل آسیبدیده.
- شکل غیرطبیعی آرنج: ممکن است آرنج کج یا در موقعیت غیرعادی قرار گیرد.
- محدودیت حرکتی: بیمار نمیتواند بازو را خم یا راست کند.
- کبودی یا تغییر رنگ پوست: در اطراف مفصل
- احساس بیحسی یا سوزنسوزن شدن: بهویژه در انگشتان یا پایین ساعد که میتواند نشاندهنده آسیب عصبی باشد.
- احساس لغزش یا “جا افتادن” هنگام حرکت دادن دست
چه زمانی باید اورژانسی به پزشک مراجعه کرد؟
- اگر آرنج ظاهراً از جای خود خارج شده است
- درد بسیار شدید یا غیرقابل تحمل دارید
- تورم سریع یا تغییر رنگ شدید پوست
- از دست رفتن توانایی حرکت یا بیحسی شدید
تأخیر در درمان میتواند منجر به آسیبهای دائمی به اعصاب، عروق یا مفصل شود. همچنین، در صورتی که آرنج یک بار دچار دررفتگی شود، احتمال دررفتگیهای بعدی افزایش مییابد.
علل دررفتگی آرنج
دررفتگی آرنج میتواند در اثر انواع مختلفی از آسیبها و شرایط اتفاق بیفتد. درک علتها میتواند به پیشگیری از این آسیب کمک زیادی کند.
مهمترین علل دررفتگی آرنج عبارتند از:
1. سقوط روی دست باز
این شایعترین علت دررفتگی است. زمانی که فرد روی دست خود بیفتد، نیروی زیادی به مفصل آرنج منتقل میشود که میتواند باعث جابهجایی استخوانها شود.
2. تصادفات رانندگی
در حوادثی مانند تصادف موتور یا ماشین، فشار مستقیم یا پیچش شدید بازو میتواند منجر به دررفتگی شود.
3. آسیبهای ورزشی
ورزشهایی مانند ژیمناستیک، بسکتبال، کشتی یا اسکیتسواری که شامل حرکات سریع و فشار روی بازو هستند، خطر دررفتگی را افزایش میدهند.
4. حرکات ناگهانی و نامناسب
بلند کردن بار سنگین با وضعیت نادرست بازو یا وارد کردن نیروی چرخشی شدید میتواند باعث آسیب مفصل شود.
5. ضعف ساختاری یا سابقه دررفتگی
افرادی که قبلاً دررفتگی آرنج را تجربه کردهاند یا مفاصل شل دارند، در معرض خطر بالاتری هستند.
دررفتگی در کودکان و افراد مسن
کودکان: به دلیل استخوانهای نرمتر و رشد ناتمام، بیشتر مستعد دررفتگی ناکامل هستند (مخصوصاً در حین کشیدن بازو).
سالمندان: بافتهای ضعیفتر و پوکی استخوان آنها را در برابر آسیب آسیبپذیرتر میکند.
دررفتگی همراه با شکستگی:
در برخی موارد، دررفتگی با شکستگی استخوانهای اطراف مفصل همراه است (مانند سر رادیوس یا اولنا). این شرایط پیچیدهتر است و معمولاً نیاز به جراحی دارد.
چه افرادی بیشتر در معرض خطر هستند؟
هرکسی ممکن است دچار دررفتگی آرنج شود، اما برخی افراد به دلیل شرایط فیزیکی یا سبک زندگی، احتمال بیشتری برای ابتلا دارند.
1. کودکان
به دلیل مفاصل نرم و ناپایدار، دررفتگیهای جزئی (مثل Nursemaid’s Elbow) در کودکان خردسال رایج است.
کشیدن شدید دست کودک توسط والدین یا افتادن هنگام بازی میتواند باعث دررفتگی شود.
2. ورزشکاران
ورزشهایی که با حرکات سریع، پریدن یا تماس فیزیکی همراه هستند مانند بسکتبال، فوتبال، کشتی و ژیمناستیک، خطر دررفتگی را بالا میبرند.
ورزشکارانی که از تجهیزات حفاظتی استفاده نمیکنند بیشتر در معرض آسیباند.
3. سالمندان
کاهش توده عضلانی و تراکم استخوان، همراه با کاهش تعادل، خطر افتادن و آسیبهای مفصلی را افزایش میدهد.
4. افراد با مفاصل شل (هیپرموبیلیتی)
افرادی که مفاصل آنها بیش از حد معمول حرکت دارد، بیشتر مستعد دررفتگی هستند.
این ویژگی ممکن است ژنتیکی باشد و در سایر مفاصل نیز دیده شود.
5. افرادی با سابقه قبلی دررفتگی
مفصلی که قبلاً دچار دررفتگی شده، ممکن است به دلیل آسیب به رباطها و کپسول مفصلی، پایداری خود را از دست بدهد و مجدداً دربرابر دررفتگی آسیبپذیر شود.
روشهای درمان غیرجراحی دررفتگی آرنج
دررفتگی آرنج در اکثر موارد بدون نیاز به جراحی قابل درمان است، بهویژه اگر شکستگی یا آسیب شدید به بافتهای نرم وجود نداشته باشد. این درمانها شامل بازگرداندن استخوانها به جای خود (جااندازی)، بیحرکتسازی مفصل، و توانبخشی است.
1. جااندازی بسته (Closed Reduction):
پزشک با اعمال فشار ملایم و تکنیکهای خاص، استخوانهای مفصل را بدون جراحی به جای خود بازمیگرداند.
معمولاً با بیحسی موضعی یا بیهوشی انجام میشود.
2. آتلبندی یا گچ گرفتن:
بعد از جااندازی، برای چند هفته آرنج در وضعیت خاصی ثابت نگه داشته میشود تا رباطها و کپسول مفصلی ترمیم یابند.
3. داروهای ضد درد و ضد التهاب:
برای کاهش درد و التهاب استفاده میشود (مانند ایبوپروفن، ناپروکسن)
4. فیزیوتراپی و بازتوانی:
پس از برداشتن آتل، حرکات مفصل بهتدریج باید بازیابی شود تا از خشکی و ضعف عضلانی جلوگیری شود.
درمانهای جراحی در موارد خاص
گاهی اوقات دررفتگی به قدری شدید است یا با آسیبهایی همراه است که نیاز به مداخله جراحی پیدا میکند.
موارد نیاز به جراحی:
- شکستگی همراه با دررفتگی (بهویژه در سر رادیوس یا اولنا)
- پارگی کامل رباطها یا کپسول مفصلی
- گیر کردن بافت بین استخوانها که مانع جااندازی میشود
- آسیب به اعصاب یا عروق خونی
اهداف جراحی:
- بازگرداندن ساختار طبیعی مفصل
- تثبیت مفصل با پیچ یا پلیت در صورت نیاز
- ترمیم رباطها و سایر بافتهای نرم آسیبدیده
- جلوگیری از دررفتگیهای مکرر یا بیثباتی مزمن
دوره نقاهت پس از جراحی:
- بستگی به شدت آسیب و نوع جراحی دارد
- معمولاً شامل فیزیوتراپی فشرده و پیگیریهای مکرر است
مراقبتهای بعد از درمان
چه درمان به صورت غیرجراحی باشد و چه جراحی، مراقبتهای پس از آن نقش تعیینکنندهای در بهبود کامل دارد.
1. استراحت و محدود کردن حرکت
- حداقل 2 تا 3 هفته بیحرکتی مفصل ضروری است
- حرکت زودهنگام ممکن است باعث بازگشت دررفتگی شود
2. تمرینات توانبخشی
پس از مرحله بیحرکتی، فیزیوتراپی برای بازیابی دامنه حرکتی و قدرت عضلانی آغاز میشود
3. استفاده از کمپرس سرد
برای کاهش التهاب و درد، کمپرس یخ در 48 ساعت اول مفید است
4. تغذیه و خواب کافی
بهبودی بهتر و سریعتر با تغذیه مناسب و استراحت کافی همراه است
5. پیگیری با پزشک متخصص
برای ارزیابی پیشرفت درمان، عکسبرداری مجدد و اطمینان از بازگشت عملکرد طبیعی مفصل